大腸鋸歯状病変の診断と治療
以下の論文をまとめます。
大腸鋸歯状病変の診断と治療はじめに
従来,大腸癌の発生経路には,大腸腺腫(ポリープ)から癌になるadenoma-carcinoma sequence及び腺腫を経ずに微小癌が直接発生するde novo型の発癌の 2 つがあり, 前者が主要な経路であると考えられてきた. しかし最近,過形成性ポリープ,古典的鋸歯状腺腫ならびにSessile serrated adenoma/polyp(SSA/P)等の鋸歯状病変から発癌することが明らかになり(serrated-neoplasia sequence), これらの病変の診断及び治療の重要性が認識されている.
大腸鋸歯状病変の歴史的経緯
1962 年,著名な病理学者であるMorsonらは,大腸の過形成性ポリープは非腫瘍であり,発癌リスクはないことから,治療(切除)の必要性はないことを報告した. それ以来,約 30 年間,過形成性ポリープは発癌しない病変として取り扱われ,治療の対象外とされてきた. しかし,1990年,Longacreらが過形成性ポリープ等の病理組織学的に鋸歯状構造を呈する腺管に腺腫性の細胞異型を伴う病変 41 例を報告し(12 例には癌を合併), serrated adenoma(鋸歯状腺腫)と命名した.
2010年,WHO(World Health Organization)は,大腸鋸歯状ポリープを過形成性ポリープ,古典的鋸歯状腺腫ならびにSSA/Pの3つに分類した.
大腸鋸歯状病変の種類
大腸鋸歯状病変は,過形成性ポリープ,古典的鋸歯状腺腫ならびにSSA/Pの 3 つに分類されているが,これらの病変には互いに移行型があり,mixed typeと呼ばれている. また,いずれも発癌ポテンシャルを有する.
過形成性ポリープ
過形成性ポリープは直腸や左側結腸に多く,大部分は大きさ 10 mm以下であり,特に 5 mm 以下の小さい病変が多い(図 2).
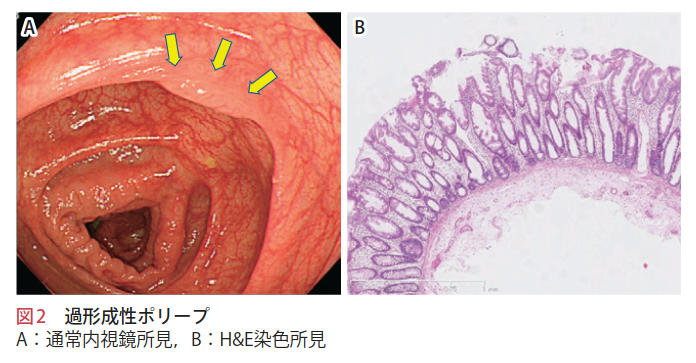
他の鋸歯状ポリープに比べて発癌ポテンシャルは低く,5 mm 以下の病変では癌化の危険性は極めて低い.
内視鏡的には無茎性隆起型(Is),表面隆起型(IIa)が多く,色調は褪色または同色調を呈する.内視鏡下に色素散布して拡大観察すると,II型pitを呈するものが多い. Narrow band imaging(NBI)による観察では,血管に乏しく,腺腫で認められるbrownish area(brown にみえる)にはみえない.
治療方針としては,直腸,S状結腸の 5 mm以下のものは治療適応にはならない.右側結腸の 10 mm以上のものは,SSA/Pと鑑別困難であることから,切除するべきである.
古典的鋸歯状腺腫
古典的鋸歯状腺腫は,過形成性ポリープと類似した鋸歯状腺管構造を有し,且つ,腺腫と類似した細胞異形を有する病変である.肉眼的には隆起型が多く, 亜有茎性隆起型(Isp)や有茎性隆起型(Ip)が多い(図 3).
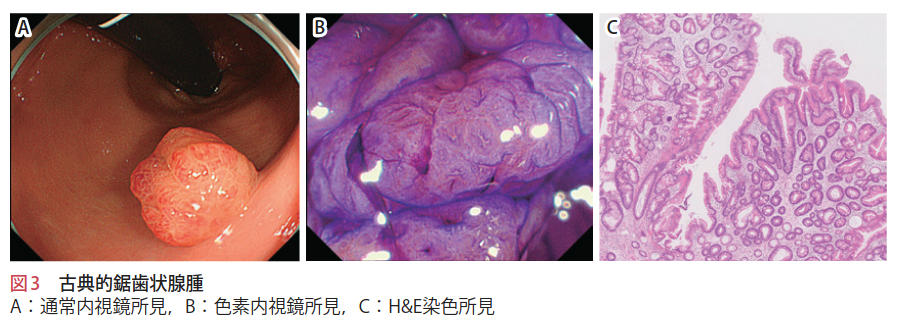
本病変は左側結腸や直腸に多いが,大腸全体に発生する. しばしば松ぼっくり様の外観を呈する.大きさはさまざまであるが,10 mm以下のものが多い.色調は発赤調を呈し,表面は絨毛状を呈することが多い.
色素散布して拡大観察すると,IV型pitを呈するものが多く,しばしばシダの葉様の特徴的所見を呈する. NBIでは,過形成性ポリープやSSA/Pと異なり,間質内が全体的に均一なbrownish areaとして認識されることが多い.
担癌率は約10%であり,腺腫と同等の発癌ポテンシャルを有する.
治療方針としては,腺腫と同様,5 mm以上のものは切除するべきである.
Sessile serrated adenoma/polyp(SSA/P)
SSA/Pは,病理組織学的に過形成ポリープと類似することから,従来は過形成性ポリープと診断されていた病変である.一般に過形成性ポリープより大きい.
病理組織学的には,腺管を構成する陰窩の拡張,陰窩の不規則分岐ならびに陰窩底部の水平方向への変形等が特徴的であり,我が国では,大腸癌研究会の八尾分類が診断基準として用いられている.
具体的には,SSA/Pに特徴的な病理組織所見として,1)陰窩の拡張,2)陰窩の不規則分岐,3)陰窩底部の水平方向への変形(逆T字・L字型陰窩の出現), 以上 3 項目のうち 2 項目以上が病変 10%以上に認められるものという基準が用いられている.
しかし,小さい生検標本では,必ずしも確定診断が容易ではなく,生検しても過形成性ポリープと鑑別がつかないことも少なくない.
SSA/Pは,文字どおり,扁平な病変であり,Is,IIa型を呈することが多く,色調は同色調またはやや褪色調を示すものが多いことから,見落としやすい病変とされている(図 4).
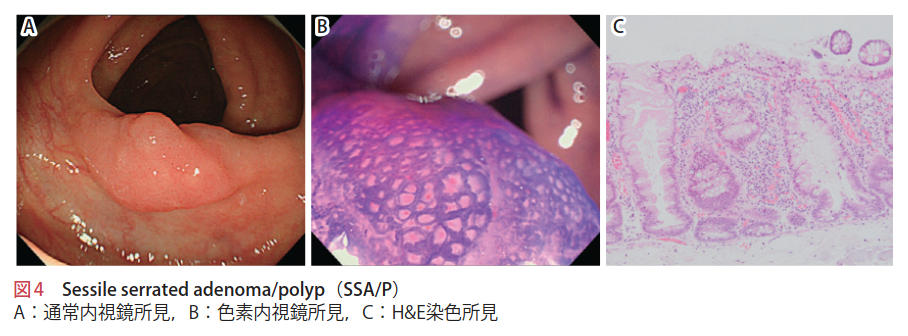
大腸の右側結腸や盲腸に好発する.表面に粘液が付着していることが多く,キラキラ光る粘液により発見されることも少なくない.
色素散布して拡大観察を行うと,開大したII型ピット(開II型)を呈することが特徴的である. NBIで観察すると,腺腫のようなbrownish areaを呈さないが,高率に小樹枝状血管を認める.
SSA/Pの治療方針としては,我が国の「大腸ポリープ診療ガイドライン 2014」(日本消化器病学会,2014 年)では,10 mm以上を切除するべきとされている. 一方,5 mm以上を切除すべきとの意見もある.
大腸ポリープや癌の見落とし
大腸内視鏡検査において, ポリープは 25~28%の見落としがあることが報告されている. この見落としがinterval cancer(中間期癌)の原因になっていると考えられる. Interval cancerは,一定の間隔で癌検診を受けている者が,前の検診で異常を指摘されなかったにもかかわらず,次の検診の前に自覚症状が出現して癌と診断されることである.
大腸内視鏡検査におけるポリープの見落としは,とくに右側結腸に多いとされている.この見落とされているポリープは,SSA/Pの可能性が高いとされている.
Serrated polyposis syndrome
鋸歯状ポリープを多数有する症候群は, SPSと呼ばれている.以前は,hyperplastic polyposis syndrome(HPS) と呼ばれていた. SPSの診断基準としては,2010 年のWHO分類における基準が用いられている(表 2).

SPSの有病率は1,000~1,700人に1人であり,最も頻度の高い消化管ポリポーシスである. 大腸癌の合併率は25~54%と極めて高く,他臓器癌の合併率も 28%と高い. 興味深いことに,SPSは腺腫を合併する頻度も高く,発癌経路としてはserrated-neoplasia sequenceのみならず,adenoma-carcinoma sequenceによる発癌の可能性もある.
SPSに対する治療法としては,個々の鋸歯状ポリープに対する治療を行うことである. しかし,大腸癌の発症リスクが高いことから,ポリープの切除後も慎重に経過観察を行い,必要に応じて,繰り返しポリープ切除等を行う. 症例によっては,ポリープ切除を頻回に繰り返しても,新たなポリープが発生し,やがて癌化を来たし,大腸切除になる例もある.