自己免疫性肝疾患の最近の動向
以下の論文をまとめます。
自己免疫性肝疾患の最近の動向はじめに
自己免疫性肝炎(autoimmune hepatitis:AIH)と原発性胆汁性胆管炎(primary biliary cholangitis:PBC)は,免疫異常が原因とされる代表的な自己免疫性肝疾患である。
自己免疫性肝炎
AIHは,何らかの機序により自己の肝細胞に対する免疫学的寛容が破綻し,自己免疫反応によって生じる疾患である.
2018 年 7 月に本症に対するアザチオプリンの公知申請が認可され,本邦においても本剤の使用が可能となった. 併せて,アザチオプリンの副作用に関連するNUDT15(Nudix Hydrolase 15)遺伝子多型検査も保険適用となり,検査が可能となっている.
疫学調査
本邦では, AIHの診断基準がより明確となったことも反映し,患者数は増加している.2016年を調査年とした疫学調査では,患者数は30,325 例と推定され, 人口 10 万人あたりの有病率は 23.9 と報告されている.2004 年の調査と比べ,約 3 倍増加し,男女比も 1:6.9 から 1:4.3 と男性患者の増加が認められている.
病因・病態
AIHは,遺伝的素因に何らかの環境因子が加わり,免疫学的異常を来たし,肝炎の進行と線維化進展により,最終的には肝硬変に至る肝疾患である(図 1).
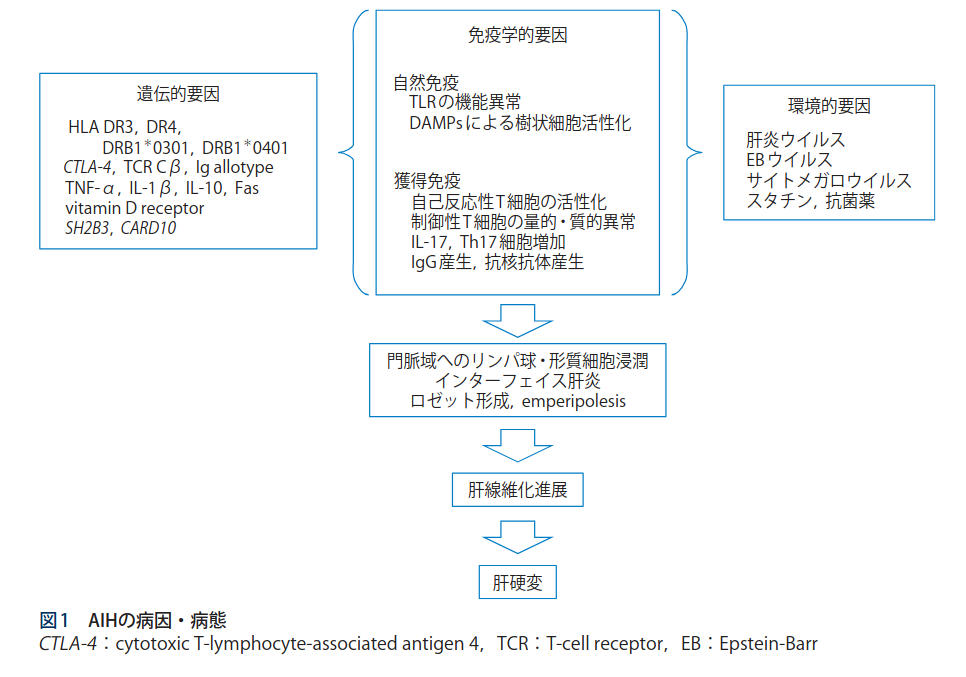
免疫学的要因では,自然免疫でのTLR(toll-like receptor)の機能異常及びDAMPs(damage-associated molecular patterns)による樹状細胞の活性化, 獲得免疫においては,制御性T細胞の量的・質的異常,IL(interleukin)-17 及びTh17(T helper 17)細胞の増加等が示されている. サイトカイン・ケモカインの検討では,血清IL-21が組織炎症の程度やIgG(immunoglobulin G)値と相関することが報告されている また,治療前の血清IL-33 高値例では,再燃が高率であり,再燃の予測にも応用が期待される.
急性肝炎期AIHの診断
本症では,臨床経過と肝機能検査のパターンから,急性肝炎ないしは重症肝炎,急性肝不全として発症する症例(急性肝炎様発症)があることが知られている.
AIHの急性肝炎様発症には,慢性肝疾患の経過中に急性増悪する急性増悪期と急性肝炎像を示す急性肝炎期の 2 つの病態が存在する. 全国調査(2018 年) においても,組織学的に急性肝炎例が 20.9%(167/799例)と多く含まれている. 急性肝炎期のAIH例では,抗核抗体陰性やIgG値が正常例等,非典型的な症例が含まれており,薬物性肝障害との鑑別も含め,診断に難渋する場合がある. しかし,診断の遅れからステロイド治療の開始が遅れることによって,重症となるリスクもあるため,急性肝炎期例の診断は重要となる
重症度判定基準の改訂
重症例での診断・治療の遅れは予後不良の要因となるため,AIHの診断後には重症度判定を行い,対応することが重要である.
AIHの予後は 10 年生存率 95%と良好であるが,死亡例の約30%が診断初期の半年以内に認められ,重症例においては,診断時の対応が予後の改善に重要である.
表 1 に示すように,2020 年 1 月公表の「自己免疫性肝炎(AIH)診療ガイドライン(2016)Ver 3」では,重症度基準が改訂され, PT(prothrombin time) の INR(international normalized ratio)表記が加わり,臨床所見は,肝性脳症と肝萎縮の有無の 2 項目に整理されている. また,註として,中等症でも,60 歳以上の高齢者の場合は,専門医療機関への紹介を考慮することが記載されている.

アザチオプリンの公知申請認可とNUDT15 遺伝子多型
本邦においては,これまで AIHに対するアザチオプリンは保険未収載であったが,2018 年 7月 27 日付けで公知申請が認可された.しかし, 本邦のAIH例は,PSL(prednisolone)単独治療により,90%以上で血清トランスアミナーゼの改善がみられることから,多数例での検討は少ないのが現状である.
アザチオプリンの成分またはメルカプトプリンに対して過敏症の既往例のある患者,白血球数が 3,000/mm3 以下の患者, フェブキソスタットまたはトピロキソスタットを投与中の患者は投与禁忌となっている.
新規にアザチオプリンを使用する際は,NUDT15 遺伝子型検査にてCys(cysteine)/Cys型の場合,重篤な副作用が出現するリスクが非常に高いため, 原則としてアザチオプリンの使用を回避し,Arg(arginine)/Cys,Cys/His(histidine)の場合には,低用量(通常の半量程度)からの使用を検討する. なお,副作用のリスクが低いとされるArg/Arg,Arg/His型の場合でも,定期的な副作用モニタリングが必要である.
原発性胆汁性胆管炎
PBCは,中高年女性に好発する慢性進行性の胆汁うっ滞性疾患である.
疫学調査
2016年を調査年とした疫学調査では,患者数は37,045 例と推定され,人口 10 万人あたりの有病率は 33.8 と報告されている. 2004 年の調査と比べ,2.9 倍増加し,男女比も 1:7.1 から 1:3.9 と男性患者の増加が認められている.
病因・病態
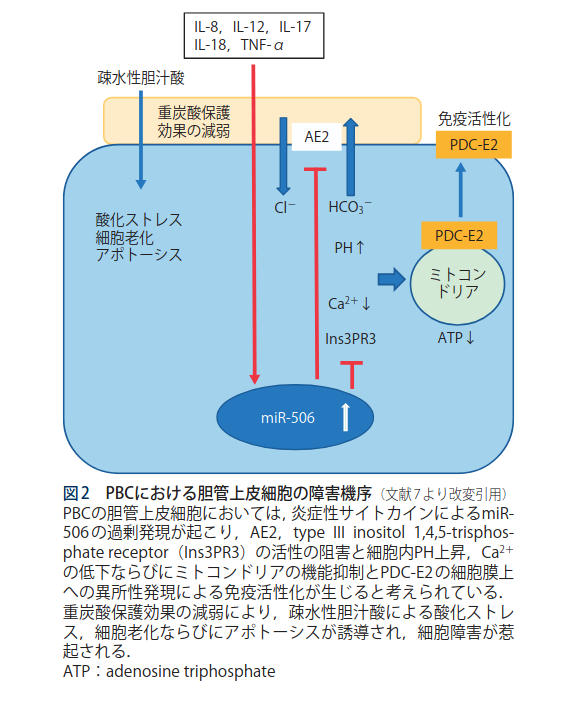
PBCでは,炎症性サイトカインによる miR-506(micro ribonucleic acid-506)の過剰発現がAE2 発現低下やミトコンドリア機能障害を引き起こし, 重炭酸保護効果の減弱やPDC-E2(pyruvate dehydrogenase complex-E2)の胆管上皮膜上への異所性発現,併せて疎水性胆汁酸による酸化ストレス, 細胞老化ならびにアポトーシスが誘導され,胆管障害が惹起されることが示されている(図 2).
非侵襲的な線維化診断
M2BPGi(Mac-2 binding protein glycosylation isomer)は,C型慢性肝炎の線維化マーカーとして発見され,線維化のみならず, 発癌予測や肝切除後の予後予測因子となることも確認されている.
PBCにおいても,M2BPGiは肝線維化及び予後予測因子として有用なマーカーとなることが報告されている.また, リゾホスファチジン酸の産生酵素であるオートタキシンもPBCの組織評価である中沼stage分類と関連することが示されている.
オートタキシンが肝線維化に伴い上昇する機序は,肝類洞内皮細胞の表現型の変化によることが示唆されている.
薬物治療
本症では,ウルソデオキシコール酸(ursodeoxycholic acid:UDCA)が第一選択薬であり,臨床検査値と予後の改善効果を有している.
本邦では,UDCA 900 mg/日投与でも効果が不十分の場合は,ベザフィブラートが使用されることもある.ただし,ベザフィブラートは,脂質異常症がなければ保険適用外である.
予後予測
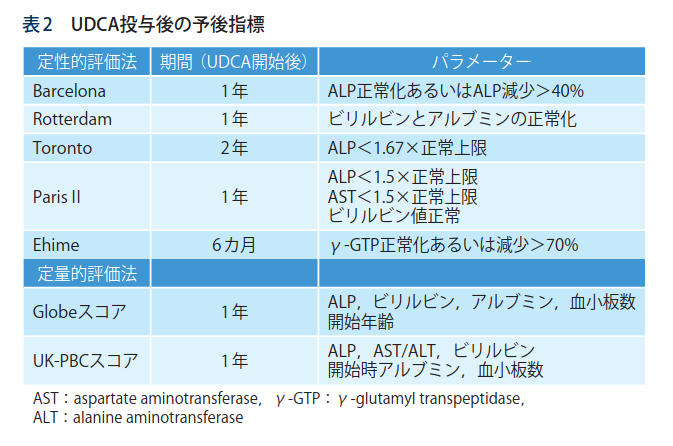
UDCA治療効果判定として,ALP(alkaline phosphatase)等の検査値から判定するBarcelona基準やParisII基準等がこれまで報告されている(表 2).
追加
アザチオプリンを使用する場合には NUDT 15 の検査はもちろんのこと、HBc 抗体・T spot も調べておいた方がいいと思います。