腸閉塞で発症した原発性活動性腸結核
以下の論文をまとめます。
腸閉塞で発症した原発性活動性腸結核の ₁ 例と本邦報告例の検討症例
| 患者 | 53歳,女性 |
|---|---|
| 主訴 | 腹痛 |
| 既往歴 | 高血圧症,腹部手術歴なし,非ステロイド系消炎鎮痛剤の使用なし |
| 家族歴 | 結核既往者なし |
| 現病歴 | 2015 年 8 月に腹痛,嘔吐が出現したため,当院救急外来を受診した.腹部 CT 検査では上行結腸, 遠位回腸の壁肥厚と口側小腸の拡張を認め,腸閉塞の診断で精査加療目的に入院となった. |
| 入院時現症 | 身長150.2㎝,体重57.5㎏,血圧112/76㎜Hg, 脈拍96/分,体温36.7℃,心音:整,心雑音なし,肺音:ラ 音なし,腹部:心窩部に軽度圧痛あり,腹部膨満著明. |
臨床検査成績(入院当日):CRP 4.69mg/dl,WBC 11,520/μl と炎症反応の上昇と脱水に伴う軽度の腎機能障害を認めた.腫瘍マーカーの上昇は認めなかった.
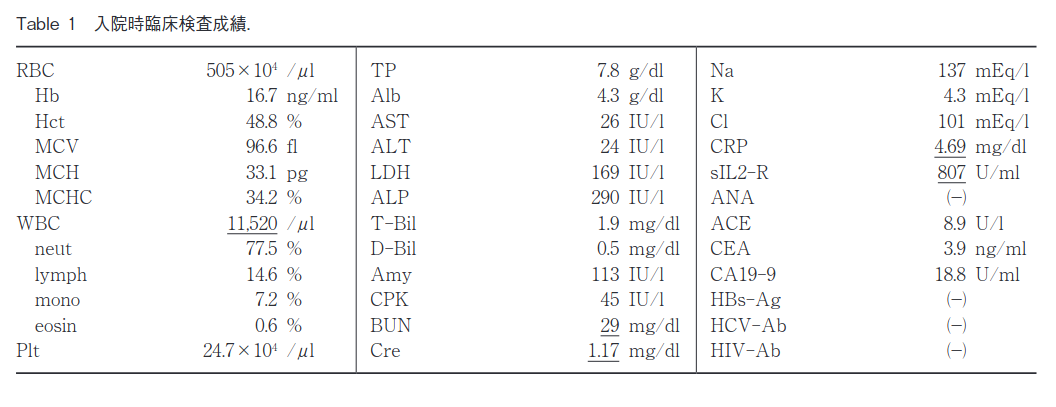
胸腹部造影 CT 検査(入院当日):上行結腸と回腸末端に腸管浮腫および周囲の脂肪織濃度の上昇を認め,骨盤内回腸にも造影効果を伴う壁肥厚を認め,口側の小腸は拡張していた.
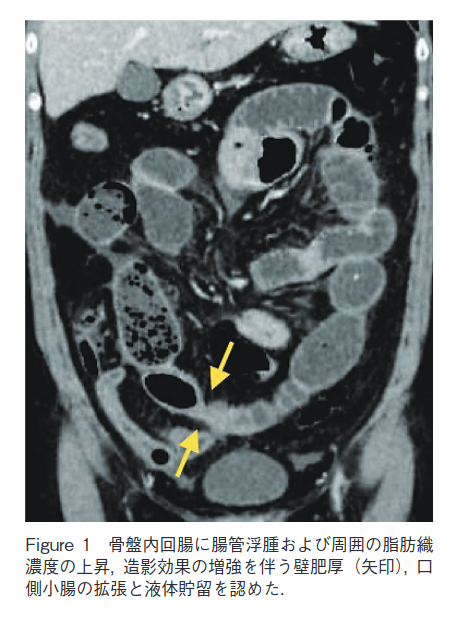
下部消化管内視鏡検査(第 11 病日):回腸末端部に発赤を伴う浮腫状粘膜と不整形の潰瘍を認め,管腔は狭小化し,口側回腸への通過は困難であった. 盲腸と上行結腸には輪状配列傾向のびらんを認めた.横行結腸にも同様の病変が散在していた.
結核菌関連検査:第 12 病日に施行したインターフェロンγ遊離試験(IGRA:Interferon-Gamma Release Assay)は陽性,ツベルクリン反応も硬結,二重発赤あり, 発赤径 40mm×25mm と強陽性であり,結核菌の感染が示唆された
イレウスが改善しないため、回盲部切除を施行。
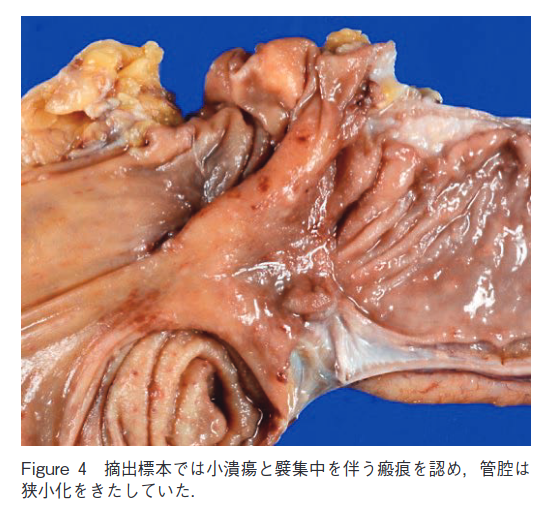
摘出標本肉眼所見:回腸末端に小潰瘍と襞集中を伴う瘢痕像を認め,管腔は狭小化していた.
術後臨床経過:新鮮標本での抗酸菌培養を施行しつつ,臨床診断としては活動性腸結核症と診断し,術後 8 日目よりイソニアチド,リファンピシン,エタンブトール, ピラジナミドの 4 剤による抗結核療法を開始した. 抗酸菌培養を開始し 2 週間後, 切除した小腸組織の抗酸菌培養(MGIT:Mycobacteria Growth Indicator Tube 法) により Mycobacterium tuberculosis を検出し,原発性活動性腸結核症と最終診断した.
考察
腸結核は Mycobacterium tuberculosis の感染による肺外結核症の一つである.経口的に侵入した同菌が直接的に腸に病巣を形成し発症するものを原発性腸結核とよび, 他臓器の結核病巣から二次的に腸に病巣を形成するものを続発性腸結核という.
腸結核の発症機序であるが,腸管に移行した結核菌がまず Peyer 板や孤立リンパ小節を介して粘膜下のリンパ組織に侵入し,結核結節を形成する. その後,結核結節中心部が乾酪壊死に陥り,壊死物質が粘膜に排出され潰瘍が形成される. 潰瘍は互いに癒合しリンパ行性に腸管の短軸方向に進展するため,典型的な腸結核病変は肉眼的に輪状の狭窄や潰瘍,びらんを形成する.
好発部位は,リンパ組織の発達した回盲部であり,回腸 72%,回盲部 66%,上行結腸 31%,空腸 24%,下行結腸 23%,横行結腸 20%,直腸 12%に結核病変がみられたと報告されている.
確定診断における結核菌の証明は必要不可欠であるが、実際の臨床においてはその証明が困難なことも多く,糞便における結核菌培養陽性率は 22.6%, 生検標本の結核菌培養陽性率は 6.4%,生検標本における乾酪性類上皮細胞肉芽腫の証明率は 12.5%といずれも低率と報告されている.
瘢痕狭窄によるイレウス症例の場合、抗結核菌の投与は困難であり手術を先行させることも必要な場合がある。
診断は T-spot でいいのではないか?
結核患者に対する T-spot 検査の感度は 97.5 %、特異度は 99.1 % らしい。
診断は T-spot でいいのではないかと思うが、T-spot は過去に結核に感染した場合には陽性となるので判定には注意が必要である。
T-spot は結核菌の存在そのものの証明ではないので、やはり他の方法で結核菌の存在を証明する必要があるのだろう。