高齢発症の劇症型自己免疫性肝炎の 1 例
以下の論文をまとめます。
はじめに
自己免疫性肝炎(Autoimmune hepatitis:AIH)の多くは潜在性に発病して慢性に進行する疾患であり,慢性活動性肝炎,肝硬変の組織像を呈する. しかし,その発症形式は一様ではなく,急性肝炎の成因の 14.0%を占めており,20% 程度の割合で急性肝炎様の症状で発症し, ときに劇症肝炎様の経過をとる AIH 症例が報告されている.
症例
症例 : 82歳、女性
主訴:黄疸,倦怠感.
常用薬:アムロジピン 5 mg,フェキソフェナジン塩酸塩(アレグラⓇ)60 mg,モンテルカストナトリウム(キプレスⓇ)10 mg,ロフラゼプ酸エチル(メイラックスⓇ)1 mg
現病歴:2001 年より高血圧,喘息で定期的に近医通院していたが,今まで肝障害の指摘なかった.入院 3週間前頃より倦怠感を自覚し,16 日前に褐色尿を認め, その後も倦怠感は持続した.入院前日に近医受診し,黄疸を伴う著明な肝酵素上昇を認め,2012 年 3 月 x 日に当科紹介入院となった.
入院時検査所見
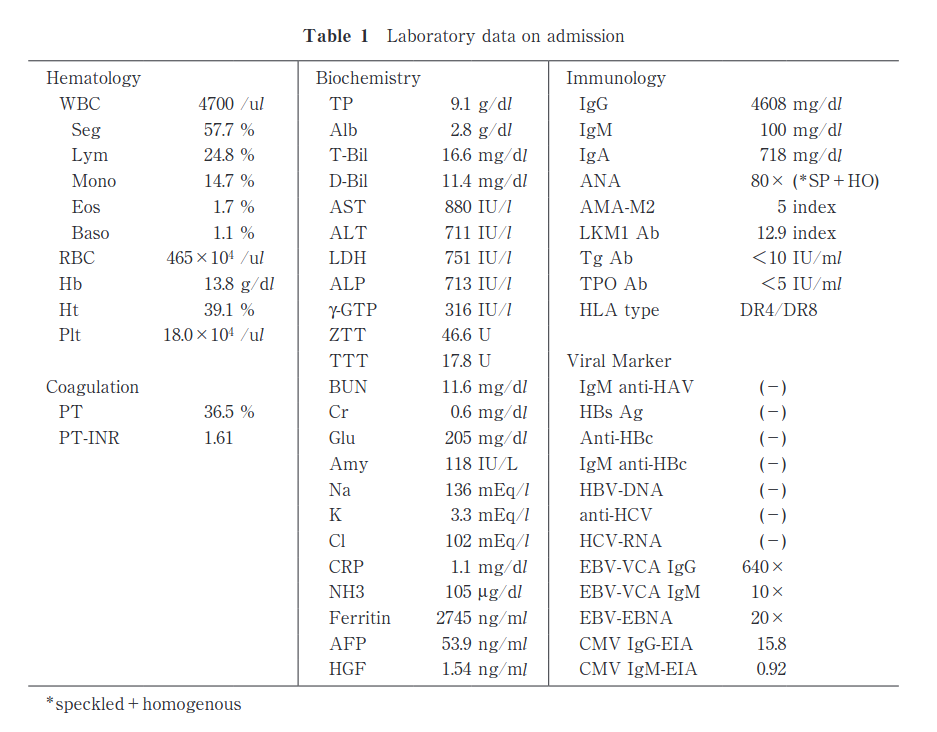
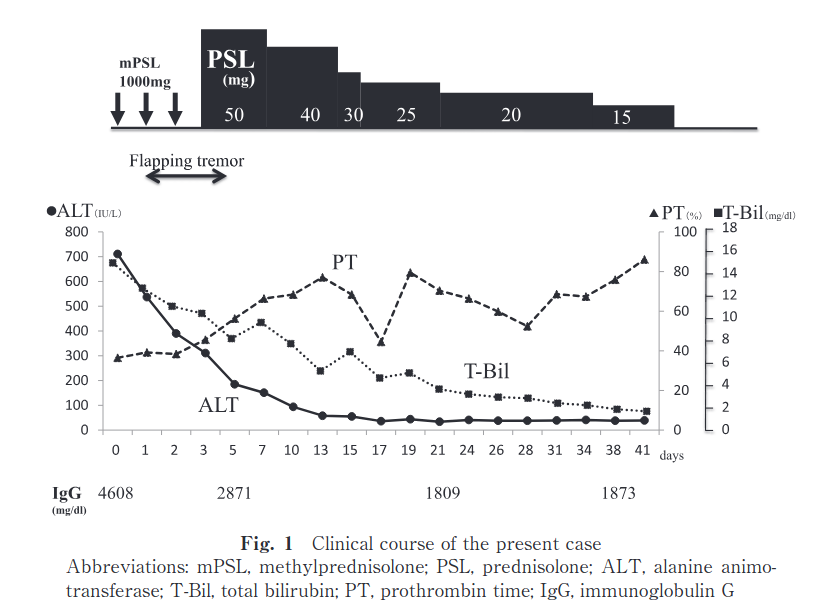
入院後の経過
入院当日に意識障害はみられなかったが,PT 40% 以下で急性肝炎重症型と診断し,メチルプレドニゾロン 1000 mg,3 日間のステロイドパルス療法を施行した. 入院翌日に NH3 171 μg/dl と上昇し,羽ばたき振戦が出現し肝性脳症 II 度となった. International Autoimmune Hepatitis Group(IAIHG)により提唱された国際診断基準では 11 点(疑診),簡易型スコアでも 6 点の疑診であり, AIH による亜急性型の劇症肝炎と診断した.
ステロイドパルス療法施後,引き続き経口プレドニゾロン(PSL)を 50 mg より開始したところ, ALT および T-Bil は速やかに低下しPT も改善傾向となった. PSL は 15 mg まで漸減し,第44 病日に退院.外来経過中に PSL を 7.5 mg まで減量した時点で,ALT が軽度上昇したためアザチオプリン(AZP)50 mg を追加し,ALT は正常化した.
また IgGは治療後 3 週間目に 1809 mg/dl と低下し,抗核抗体は陰性化した.
考察
劇症肝炎と遅発性肝不全(late onset hepatic failure:LOHF)の厚生省「難治性の肝炎」調査研究班による劇症肝炎の全国集計では,AIH の頻度は 7 - 9 % だが、 原因不明は 30 % ありその中にも劇症型 AIH が含まれている可能性はある。
AIH の多くは慢性肝障害の病型をとるが、急性発症する症例が少なからず存在する。その場合は、肝生検が有用だが重症化している例では困難なことも多い。
急性 AIH では,抗核抗体(ANA)は陽性でも抗体価が低く,IgG 値も正常なことが多く,診断が困難な症例が報告されている。
60 歳以上で劇症型 AIH で肝不全に進行した症例は 13 例あり、治療は全例でステロイド療法(うち 9 例にパルスステロイド療法)が施行されており, その他に血漿交換療法や持続的血液濾過透析などが併用されている.
生存率は 31%。
プロトロンビン時間 40% 以下と PT-INR 1.5以上が予後不良因子。
急性発症 AIH では早期診断が重要であり,重症化または劇症化に移行したら予後が不良となることである.亜急性型が多い劇症型 AIHでは,特に脳症が出現する前までの治療が重要となる.
AIH に対するステロイド治療の有効性は,急性 AIHも AIH 急性増悪も同様であり,さらに,高齢者も若年者も同様であると報告されており, 本症例のような高齢であっても副腎皮質ステロイド治療を躊躇せず選択すべきである.ステロイドの投与量は重症であれば 60mg/day から開始するのが妥当である。
急性 AIH の早期診断は IAIHGの診断基準を用いても診断が困難なことが多く,特に高齢者では薬剤性肝障害, ウイルス性肝炎など多岐にわたる肝障害の原因を除外することが重要である.副腎皮質ステロイド投与の可否には簡易型スコアが参考になる.
劇症肝不全の原因として AIH の頻度が増し,高齢者 AIH が増加していることから,高齢であっても肝炎ウイルスの関与がなく, 薬剤性が積極的には疑われない重症肝炎症例では,AIH を想定して早期にステロイド治療を行うことが重要である.
AIH 簡易型スコアリングシステム
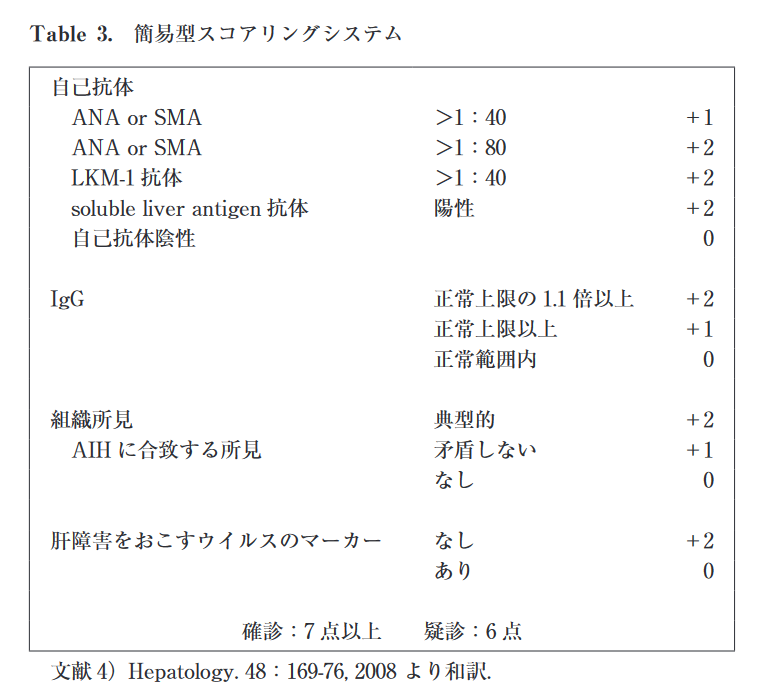
LKM1-抗体 : 肝腎ミクロソーム抗体
soluble liver antigen 抗体 : 抗可溶性肝蛋白