抗生物質起因性腸炎の診療
インターネット上にある以下の論文を中心にまとめます。
Clostridium difficile 関連性腸炎
病因・病態
C. difficileは嫌気性菌で芽胞を有し,芽胞が経口的に感染し胃酸に強いことから容易に腸管に到達する.院内には C. difficileの芽胞が広く存在するとされ, いったん室内が汚染された場合は通常数カ月から数年間存在し,医療従事者を介して院内感染する危険が高く注意が必要である.
抗生物質投与 1~2 週間後に発熱・腹痛・下痢で発症する.あらゆる抗生物質が原因となりうるが,特に強力な広域抗生物質や複数の抗生物質を併用した場合に発症の危険性が高まる.
C. difficile毒素には毒素 A(toxin A)と毒素 B(toxin B)とがある.toxin A は好中球遊走因子であり, 炎症性サイトカインの産生を刺激し水分の過分泌や腸管粘膜炎症を引きおこし,toxin B は toxin Aより 10 倍毒性が強い細胞毒素で,細胞骨格の破壊をもたらし腸管粘膜障害を引きおこす.
CDAD(Clostridium difficile associated diseas) には幅広い病態が存在し,偽膜性大腸炎から非偽膜性大腸炎,さらには下痢を生じず発熱のみにとどまる場合まである. Tonna らは C.difficile症を以下の 5 型に分類している.
2. 単なる抗菌関連下痢症
3. 非偽膜性慢性下痢症
4. 偽膜性大腸炎
5. 劇症偽膜性大腸炎
臨床症状
病態に応じて軽度の症状から重篤な症状まで多彩な臨床症状を呈する.通常は下痢・腹痛・発熱の症状を生じ血液検査では白血球数増多や炎症所見の高値をともなうが, 重症例では腸管潰瘍を形成し血性下痢になることもある.最も重篤な場合は中毒性巨大結腸症を呈し,致死的状態に陥る場合もまれにある.
診断
確定診断には C. difficileの分離培養よりは毒素自体の証明が重要である.
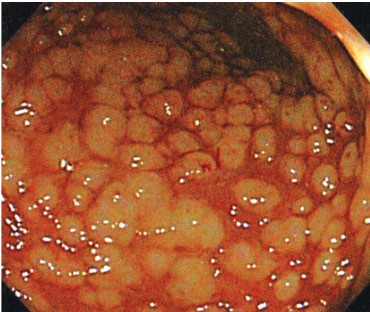
画像所見
偽膜性腸炎の好発部位は直腸から S 状結腸で,典型例では十分な前処置なしでも大腸内視鏡検査で確認することができる.
鑑別診断
鑑別を要する主な疾患としては急性出血性大腸炎,MRSA 腸炎,虚血性腸炎や他の各種感染性腸炎,そして潰瘍性大腸炎・クローン病などが考えられる. 特に潰瘍性大腸炎では再燃時に CDADの合併例が増大傾向にあることが報告され,潰瘍性大腸炎の治療上注意を要する.典型的な偽膜を形成しない例では鑑別が困難な場合がある。
治療
2. 軽症例には metronidazole
3. 重症例には vancomycin
4. vancomycin には耐性菌株の可能性がある
5. 原則、経口投与
metronidazole の使用量は 1,000 - 1,500 mg/day を 10 - 14 日間.
vancomycin は 125mg × 4 /day を 10 - 14 日間.
抗生物質起因性急性出血性大腸炎
病因・病態
病態としては一定の見解には至ってはいないが,アレルギー反応説あるいは菌交代現象説がある.
交代現象説とは,抗生物質投与により腸内細菌叢における菌交代現象を生じ,抗生物質耐性菌である,特に Klebsiella oxytoca(KO)が増殖した結果生じた腸炎とする説である.
しかし、Klebsiella oxytoca が認められるのは 6 割程度であり、また抗生剤に対する DLST が陽性の場合もあり詳細は不明である。
臨床症状
原因となる抗生物質投与数日後に,強い腹痛をともなう血性下痢で急激に発症する.微熱をともなうこともあり,血液検査では軽度白血球増多を呈することがある.
C. difficile関連性腸炎が高齢者に好発するのに比べ,比較的若年者に発症し女性に多い特徴を有している.
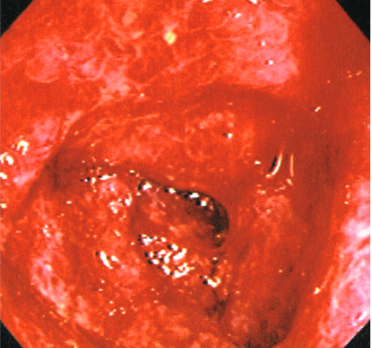
内視鏡所見
病変部位としては横行結腸と下行結腸に多く区域性を呈し,S 状結腸や直腸に認めることはほとんどない. 病変は粘膜内出血によるびまん性の発赤・浮腫状粘膜でビランをともなうが明らかな潰瘍を形成することは少なく,あっても浅い潰瘍のみである.
鑑別診断
潰瘍性大腸炎や虚血性大腸炎,そして感染性腸炎のサルモネラ腸炎や病原性大腸菌 O157 起因性腸炎がある.
治療
原因となった抗生物質を中止することが第一選択で,抗生物質の中止とともに数日から 1 週間以内には症状は改善し内視鏡所見も速やかに改善を認め予後は良好である.
MRSA 腸炎
病因・病態
CDAD 同様,重篤な基礎疾患を有する高齢者に多く発症し,第三世代セフェム系薬剤が投与されている場合の発症が多く, 鼻腔や咽頭に定着している MRSA が腸管に至り,菌交代現象の結果増殖し発生すると考えられる.
臨床像
病変部位は主に小腸に生じ,腹痛・発熱をともなう激しい水様下痢が特徴で血便はほとんど見られない.通常患者の状態は重篤な基礎疾患を有し不良な場合が多く, 診断に際して内視鏡検査で小腸・深部大腸までの観察が望まれるが,実施は困難で過去の症例における十分な検討がなされておらず, 右側大腸から回腸に発赤・アフター・ビラン・潰瘍が見られたと報告されるも典型的内視鏡所見は不明である. 確定診断は便培養における MRSA の分離同定によってなされる.
治療
重篤な病状を呈することが多く迅速な対応が必要である.治療は菌交代現象を引きおこし発症の誘引となった抗生物質投与を中止し, MRSA に対して感受性を有する vancomycin の経口剤を投与することが第一選択である.